黄应龙医生的科普号
- 精选 惜命最好的方式不是养生,而是生命觉醒
信念是健康的保证,认知是能量的源泉,强大的身心气场,从当下构建美好的精神图景开始。惜命最好的方式不是养生,而是认知觉醒。吸引力法则关于提升身心能量的30条精华内容,值得珍藏细悟。01、生命是一种能量,
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科359人已读 - 精选 胃息肉会癌变吗?
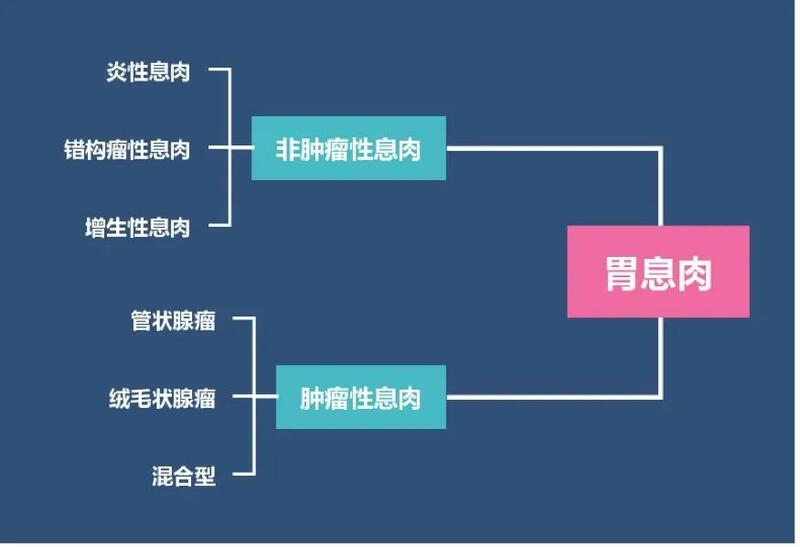
一、什么是胃息肉?胃息肉医学标准术语是:胃黏膜局限性良性隆起病变,是突出于胃黏膜表面的良性隆起性病变,表面常较光滑。通俗地说,就好比皮肤上长出的漂亮的瘊子,可以是一个独行侠占山为王,也可以是梁山一百单八将,甚至是群魔乱舞。它们有的天良未泯,有的丧尽天良。它个头大小不一,小的如小米粒,中的像绿豆,大的如花生米,甚至像核桃。 如果长了数不清的大小不等的息肉,那就是胃息肉病,这大多是“出身不好”,与基因有关。二、胃息肉的分类和分型大体上可以分为肿瘤性息肉和非肿瘤性息肉两大类。详见下图:山田分型将胃内隆起性病变按其形态的不同,不论性质,分为四型:I型:呈丘状,隆起的起始部较平滑而无明确的界限;II型:呈半球状,隆起的起始部有明确的界限;III型:蒂隆起的起始部略小,形成亚蒂;IV型:有蒂,隆起的起始部有明显的蒂部。1 腺瘤性息肉约占胃息肉的10%~25%,癌变率高,可达30%~58.3%,尤其瘤体较大(>2cm的广基息肉)、绒毛状腺瘤、伴异型增生者恶变率更高。息肉越大,癌变率越高;息肉数目越多,癌变率越高;息肉的病理类型中腺瘤绒毛成分越多,癌变率越高;带蒂的腺瘤样息肉癌变率较低,而广基腺瘤样息肉癌变率较高;这个家伙是潜在的杀手,只要有足够的时间,加上不注意生活细节,终有一天会发展为腺癌。所以,对这些息肉决不能姑息养奸,一经发现,格杀勿论,并要定期复查,只要他一露头,就切,犹如剿匪,务必斩草除根。2 增生性息肉大部分胃息肉属于这一种,一般不会癌变,但是可能会带来消化道症状;增生性息肉有0.4%~1.76%的癌变概率,HP感染在一定程度上影响息肉恶变。1%~20%存在灶性异型增生,且当直径>1cm和有蒂时候风险会增加。这在医学上属于小概率事件,不必担心。根除幽门螺杆菌后,大约40%的息肉会完全消退。但是,作为消化科医生,还是提醒你,尽管它一般不会癌变,如果比较大(>2cm),还是要切除为好。3 胃底腺息肉胃底腺息肉又叫Elster囊肿,分散发性和家族性两种。前者可能和长期用”质子泵抑制剂“(拉唑类药物)有关,是没有幽门螺杆菌感染的标志之一,异型增生灶发生率<1%,所以一般认为基本不会癌变(但近年来的报道显示,有个别癌变病例)。后者25%~41%会发生不典型增生,两者在内镜下难以区别。如果证实与长期服用PPI相关,可考虑暂停或减量PPI,或者以替丁类替代。4 特殊的胃息肉(比较少见)①错构瘤性息肉:多发于胃窦,常为单发,无恶变倾向。②异位性息肉:多为良性。③家族性息肉病:胃部的多发于胃窦,约5%为腺瘤性;50%~90%的患者存在于十二指肠腺瘤和壶腹部腺瘤,多为恶性。三、长了胃息肉,未必有症状其实很多人长了息肉根本不知道,因为大多没有任何症状,只是在偶然胃镜检查时发现。有的可出现上腹部轻微疼痛或不适、恶心、厌食、消化不良、体重下降及慢性腹泻等症状。如果息肉表面糜烂、溃疡,可以发生间歇性或持续性出血。较大的息肉可以阻塞于幽门或息肉样胃窦黏膜滑入十二指肠,则可以出现幽门梗阻症状。四、只有部分腺瘤性息肉才会癌变很多朋友发现息肉后,大都比较紧张,我接诊的一个女病人甚至当场大哭不止。其实,胃息肉的绝大部分是良性的,可以和你相伴终生。只有腺瘤性息肉,才会癌变,而且也不是100%,大可不必紧张。胃息肉发生癌变受到很多因素的影响,如息肉的大小、类型、形态、数目、部位、上皮间变程度、年龄以及地区和种族等:1息肉的大小:呈正相关,即息肉越大,癌变率越高。直径小于1.0cm的有蒂息肉癌变率小于1%;直径在1~2cm者癌变率通常为10%;直径大于2cm的癌变率通常为50%。2息肉的组织学类型:腺瘤性息肉癌变率高,其中管状腺瘤的癌变率为1%~5%,绒毛状腺瘤的癌变率最高为10%~60%,而混合性息肉癌变率则介于两者之间。 也有人将息肉发生重度不典型增生称之为原位癌,这时异常细胞仅局限于上皮的表面而未侵犯到腺体的基底膜。3息肉的形态:有蒂息肉癌变率较低而无蒂息肉癌变率高。息肉表面光整者癌变率小于5%,呈乳头状者约近35%,呈菜花状或分叶状者约为50%。无蒂息肉如表面不光整且呈中凹花坛状易癌变。4息肉的部位:胃息肉的多发部位是胃窦约占65%,其次为胃体部约占20%。此外,一般认为多发性息肉的癌变率高于单发者;年龄越大息肉发生机会越多癌变率越高;腺瘤存在的时间越长,癌变的危险性越大。 5多发性息肉的恶变率比单个息肉高。6 增生性息肉极少恶变也叫炎性息肉或再生性息肉,属于胃腺体增生延长,排列比较紊乱,腺体之间有较大的空隙,有的中间夹有未成熟的细胞,绝大多数无不典型增生,癌变率只有0.4%左右。所以,胃息肉一经发现,必须取活检,以证实息肉是腺瘤性息肉还是增生性息肉,如果是腺瘤性息肉,原则上需要切除治疗,以绝后患;如果是增生性息肉,依据病因,采取相应措施。五、为什么会长胃息肉?尽管息肉发生的原因并不十分清楚,但一般认为与以下这些因素有关:遗传:基因变异与胃息肉的形成息息相关,具体机制未明;幽门螺杆菌感染:幽门螺杆菌能释放多种炎症介质及细胞因子,对胃黏膜造成损伤,刺激胃上皮细胞增生,导致胃息肉产生;根除后,息肉会缩小或消失;胆汁反流:十二指肠液含有胆酸、胰酶,反流入胃内,可损害胃黏膜,并引起胃黏膜的炎症性增生,导致胃息肉产生;同时,大量反流液使胃内pH值升高,使得胃泌素增生,导致增生性息肉产生;抑酸药:长期服用抑酸药可导致高胃泌素血症,可促进胃腺体囊状扩张,形成胃息肉;胃底腺息肉多与服用该药密切相关,部分该类患者停用抑酸药后胃底腺息肉可消失;吸烟:可能与吸烟会增加幽门螺杆菌的感染率等因素相关;另一方面,烟草烟雾中含有大量的致癌物质可结合DNA形成加合物,干扰细胞复制,影响DNA修复,使胃黏膜发生不可逆转的基因改变,促进息肉的形成;饮酒:可损伤胃黏膜,慢性胃发生率明显增加,细菌繁殖增加,促进亚硝胺类致癌物质合成,从而增加胃息肉发生的风险;某些食物:有人认为较多肉类(红肉)、腌制食物、油炸食物,较少进食蔬菜类,高脂血症、肥胖等会增加罹患胃息肉的风险。年龄性别:老年人比青年人、男性比女性更易罹患胃息肉。六、哪些息肉需要治疗? 镜下切除息肉过程胃息肉一般多为良性,无症状者勿需治疗。切除手段首选内镜下切除。增生息肉为非肿瘤性息肉,因为不会发生恶性病变,经内科对症处理,效果较好。依据《中国消化内镜活检与病理学检查规范专家共识》处理原则为:1.散发息肉:应当活检或切除。2.腺瘤性息肉和直径≥1cm的息肉:应当切除。3.多发息肉:切除最大的,并对其他息肉进行活检(至少是有代表性的活检),进一步治疗方案建立在组织学结果上。4.活检:在胃角、胃窦距幽门2-3cm的大弯侧和小弯侧,胃体距贲门8cm的大弯侧和小弯侧(胃体中部大小弯),共取5块活检。5.周围黏膜的评估:一旦对息肉活检或切除,应当同时对胃体和胃窦黏膜取活检,并行HP检测。6.对于年轻、有大量胃底腺息肉的患者应考虑到家族性腺瘤性息肉病的可能性。7.对于增生性息肉和腺瘤性息肉,推荐在非息肉部位活检,若伴有Hp感染,则应予以根治。建议是:1.小息肉(直径小于0.5cm的),可以在做胃镜检查顺便夹除,也可以择机切除。2.病理证实的腺瘤性息肉,且直径>2cm,广基的,伴有不典型增生的,必须格杀勿论,并遵医嘱定期复查。3.多发性息肉,可以选择分期分次切除。4.家族性息肉,要结合肠镜及其他检查,选择合适的时间及时手术。5.对于病理证实伴高级别上皮内瘤变、疑癌、或已经癌变的,建议视具体情况,内镜下行EMR或ESD术,或者外科手术治疗。七、切除其实很简单1 内镜治疗经内镜切除是胃息肉治疗的首选方法。内镜治疗息肉方法简便,损伤小,费用低,多数为一次性治疗,少数需分次切除。2 内镜治疗方法①高频电凝切除法:是目前应用最广泛的方法,其原理是利用高频电流产生的热效应使组织凝固、坏死而达到切除息肉的目的。②微波灼除法:适用于直径小于50px的无蒂息肉,对较小息肉可1次性灼除,较大者则需多次治疗。③激光法:多用于宽蒂或无蒂息肉的治疗。④尼龙丝及橡皮圈结扎法:通过结扎息肉根部,使其缺血坏死,达到治疗目的。⑤氩离子凝固术:主要适用于广基无蒂,直径小于37.5px者。⑥对于较大的息肉也可采取内镜下EMR或ESD切除。内镜下黏膜切除术EMR内镜下黏膜剥离术ESD3 手术治疗手术适应证为:主要用于内镜下无法保证切除彻底,或者已经发生浸润性恶变者。①大于50px的无蒂或广基型息肉。②息肉进行性增大者。③病检为腺瘤性息肉伴异型增生、疑癌、已经癌变者。八、怎么预防?实际上,几乎不可能100%预防,因为息肉的发生既有先天因素,也有后天因素,我们做到的就是尽量减少其发生率:具体预防措施有以下几点:1.戒烟戒酒,饮食规律,尽量避免辛辣刺激、高脂饮食,避免暴饮暴食,多吃富含纤维素的蔬菜等;2.治疗胆汁反流、幽门螺杆菌感染等,消除胃部长期刺激因素;3.避免滥用胃药,特别是一些抑制胃酸分泌的药物。
 黄应龙 主任医师 内蒙古医科大学附属医院 消化内科1262人已读
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科1262人已读 - 精选 早期结肠癌的症状就是没有症状
大肠癌的确可能会有某些症状,但并非有这些症状的人都是大肠癌,甚至大部分不是。常常为了这件事情,我在门诊得跟我的病人一来一往,有时候会想:干脆帮他大肠镜做一做,还比在这里讨价还价省时。我们常常在医药版看到一些报道或采访写到:如果有血便、排便习惯改变,或伴随体重变化时要警觉有无大肠癌。但是这些症状到底是不是有用呢? 首先必须跟各位澄清几点: 1.早期大肠癌几乎没有症状 大肠癌要有症状,基本上要到第二期、甚至第三期以上,如果希望找到可以根治的原位癌(第零期)或第一期癌症,想靠有无症状来决定要不要做筛检是绝对不可靠的。 2.年龄才是影响肠癌发生率的重要因素 排便习惯改变,非大肠癌特有,它也是功能性肠胃疾病很常见的症状。例如,只要肠道蠕动的速度变快,水分来不及完全吸收,粪便来到肛门口依然稀软,就有可能变细;而蠕动得慢一点,水分吸干,粪便就会较硬或造成便秘。因此,光要以排便习惯有否改变来看是否罹患大肠癌,实在是很困难的一件事,而且会徒增恐惧与困扰。由于大肠癌是与年龄有关的疾病,而且与年俱增,年轻人有类似症状的,往往是功能性肠胃疾病,光靠症状预测有无大肠癌,难以与五十岁以上的成人相提并论。 3.大肠镜检查后不必年年反复检查 假如近年内已做过大肠镜,基于腺瘤生长至癌症需耗时五年或更久,癌症引起症状的机会相对较小,大可不必一直反复接受大肠镜,即便做了对症状也不会有帮助,反而会因为担心或紧张,让症状加剧(因为焦虑是功能性肠胃疾病症状加剧的重要成因),应该针对功能性肠胃疾病去接受药物控制或调整作息。一般只有大肠镜发现进行性腺瘤才要在短期内再度进行大肠镜追踪,即便如此也是三年之后,实在不必每年接受大肠镜。至于正常或小腺瘤,一般建议五年后大肠镜追踪即可。 4.肿瘤生长位置不同,症状有所不同,症状出现时间也不同 粪便的水分会随着在大肠里蠕动的过程,逐渐被肠黏膜吸收,使粪便从近端大肠移动至肛门的过程中,逐渐变干、变硬,因此排便习惯改变或血便等症状比较容易发生于远程大肠癌或直肠癌,而粪便在近端大肠因仍呈液态或软便,通常不易因与肿瘤摩擦而产生上述症状。反过来说,因不易有症状,因此发生在近端大肠的肿瘤,往往会生长到相当大才被诊断出来,而且常常要到发生贫血,血红素下降到一定程度后开始有喘、头晕或脸色苍白等症状去就医,才被诊断出来。 5.长痔疮的人也可能得直肠癌 有些人有痔疮问题,因此排出血便就一厢情愿认为是痔疮所致。过了五十岁后的血便,若是先前没做过筛检还是提高警觉的好,没有人说长痔疮的人可以免于直肠癌,鸵鸟地选择性认定出血原因必定是痔疮,一念之差,人生可能就往全然不同的方向去了。 很多筛检出早期癌来的民众都惊呼「怎么会??我都好好的啊??」由此可知,大肠癌最常见的症状叫做「没症状」,真正有症状的时候,疾病往往已经进展到一个程度了。 那我们该怎么办呢?有症状提高警觉是好,但是更重要的是年龄,超过五十岁,即使没有症状时也要做筛检,才是早期诊断的关键动作。有症状才去检查不叫做「筛检」,那个叫做「就医」。
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科7048人已读 - 精选 内镜微创治疗胆总管结石
胆总管结石在临床上是一常见病、多发病,尤其是胆结石术后患者。过去该类疾病都在肝胆外科手术治疗,朮后需放丅管引流一个月。自从有了内镜微创治疗胆管结石这一技术(ERCP),越来越多的胆管结石患者从中获益。但目前仍有很多患者、甚至是医生对ERCP这种微创手术方式知之甚少。在这里我简单向大家介绍ERCP胆管取石术。 该手术是在十二指肠镜下完成,十二指肠镜经口进至十二指肠降段,发现十二指肠乳头,经十二指肠镜进入切开刀经乳头选择性插取胆管,见导丝进入胆管方向,注射造影剂,部分切开乳头,如结石偏大,可用柱状球囊扩张乳头和胆管开口,然后用取石和(或)碎石网篮取出结石放置在十二指肠内后随粪便排出,必要时可在取石后胆道内放置鼻胆引流管或胆管塑料支架引流。术后1-2天患者就可出院。
 黄应龙 主任医师 内蒙古医科大学附属医院 消化内科2753人已读
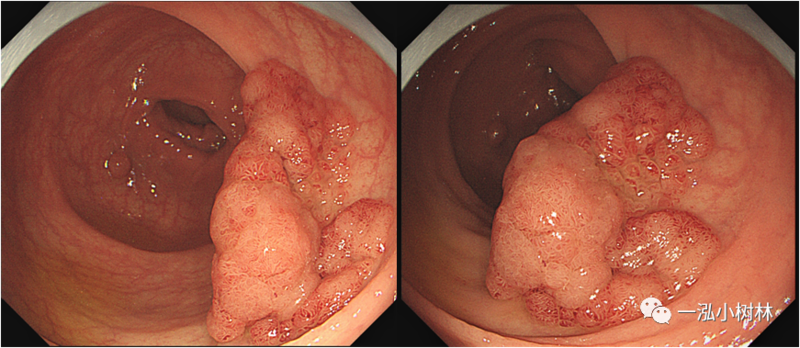
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科2753人已读 - 医学科普 大肠侧向发育型肿瘤(LST)
大肠侧向发育型肿瘤(laterrallyspreadingtumor,LST)与大肠癌密切相关,早期发现,早期内镜处理,可降低大肠癌发生率。LST概念大肠侧向发育型肿瘤是指起源于大肠黏膜的一类平坦隆起
 黄应龙 主任医师 内蒙古医科大学附属医院 消化内科4019人已读
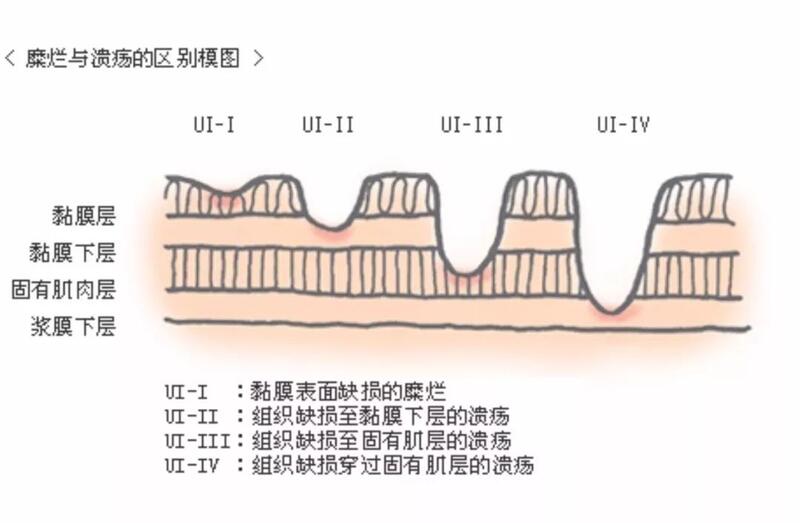
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科4019人已读 - 医学科普 胃糜烂与胃溃疡的区别
经常有病人问"胃糜烂"严重还是"胃溃疡"严重,今天就与大家比较一下"胃糜烂"与"胃溃疡"各方面的异同点。1、胃糜烂与胃溃疡的概念与分型谈论这个话题,先要了解一下胃壁分层。胃壁分为:粘膜层、粘膜下层、肌
 黄应龙 主任医师 内蒙古医科大学附属医院 消化内科625人已读
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科625人已读 - 医学科普 胃增生性息肉
胃镜报告里常常见到增生性息肉,很多朋友担心这是什么东西?要不要紧?会不会变成癌?怎么治疗呢?今天就专门讨论下胃增生性息肉。一、什么是增生性息肉?胃息肉通常分为2种,一种叫腺瘤性息肉,另一种叫增生性息肉
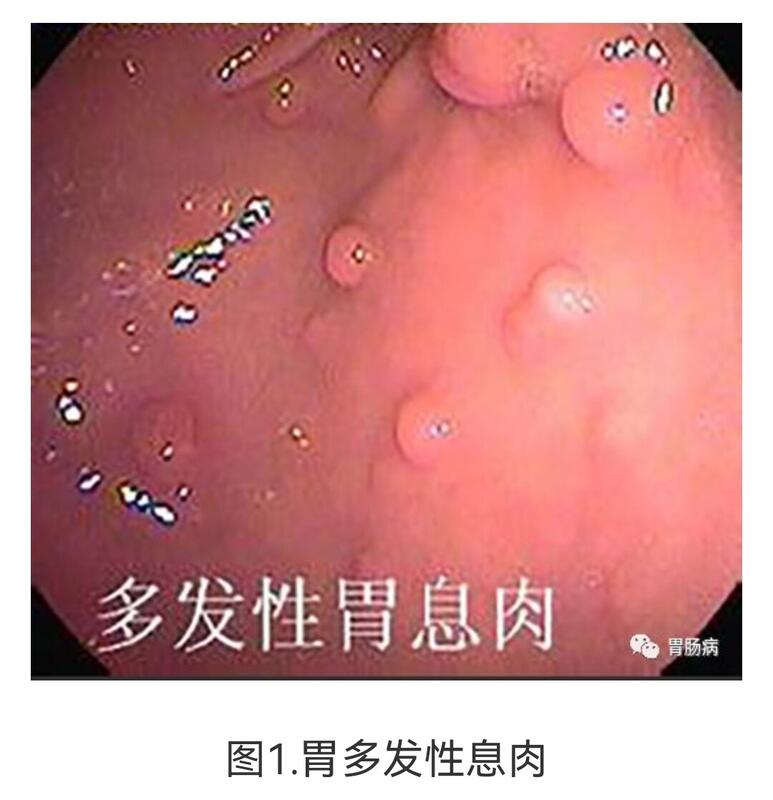 黄应龙 主任医师 内蒙古医科大学附属医院 消化内科1037人已读
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科1037人已读 - 医学科普 幽门螺杆菌感染该怎么办一Hp京都共识告诉你
解读“幽门螺杆菌胃炎京都全球共识” 22个临床问题和相关陈述内容点击《了解京都全球幽门螺杆菌胃炎共识(图表)》 一、Hp胃炎是一种感染性疾病 Hp感染是人类最常见的慢性感染之一,感染后一般难以自发清除而导致终身感染,除非进行根除治疗,或胃黏膜发生严重肠化生时细菌难以定植(Hp只能定植于胃型上皮),才会自动消失。 1.即使患者没有症状,也不论有无消化性溃疡、胃癌等并发症,Hp胃炎应被定义为一种感染性疾病 组织学上,慢性胃炎的定义是胃黏膜有淋巴细胞、浆细胞浸润,“活动性”则是指胃黏膜有中性粒细胞浸润。目前已清楚,几乎所有Hp感染者在组织学上均存在慢性活动性胃炎(chronic active gastritis)。Hp感染诱发的慢性活动性胃炎,即Hp胃炎(Hp gastritis),是Hp感染的基础病变,在此基础上,部分患者可发生消化性溃疡(十二指肠溃疡、胃溃疡)、胃癌以及胃黏膜相关淋巴样组织(MALT)淋巴瘤等严重疾病,部分患者可有消化不良症状。总体上,约70%的Hp感染者既无消化不良症状,也无严重病变。但重要的事实是,Hp胃炎,不论有无症状或有无并发症,几乎均存在活动性胃炎,即存在胃黏膜病理变化。因此,将Hp胃炎定义为感染性疾病(Hp感染后至少诱发慢性活动性胃炎),即使患者没有症状,也不论有无消化性溃疡、胃癌等并发症,是客观、合理的。 2.将Hp胃炎定义为一种感染性疾病是迟到的共识 Hp研究诺贝尔医学奖得主之一病理科医师Warren在1979年就注意到胃黏膜中细菌的存在与慢性胃炎活动性相关。随后有不少观察研究证实,几乎所有Hp感染者均在组织学上存在慢性活动性胃炎。但Hp感染与慢性活动性胃炎之间存在正相关,并不能说明两者之间存在因果关系。要证明是Hp感染引起慢性活动性胃炎,必需符合柯赫法则(Koch’s postulates),即符合确定病原体为疾病病因的4项条件:①该病原体存在于所有该病患者中;②该病原体分布与体内病变分布一致;③清除病原体后疾病可好转;④在动物模型中,该病原体可诱发与人类相似的疾病。大量研究表明:①80%~95%的慢性活动性胃炎患者胃黏膜中有Hp感染,5%~20%的阴性率反映了慢性胃炎病因的多样性;②Hp分布以胃窦为主,与胃内炎症分布一致;③根除Hp可使胃黏膜炎症消退;④已在志愿者和动物模型中证实Hp感染可引起胃炎。上述4项条件在1985年Hp研究诺贝尔医学奖得主之一Marshall医师本人作为志愿者吞服培养的Hp,证实可以诱发胃炎后就已得到满足。Harrison内科学早就在其感染性疾病栏目中加入了Hp感染。 3.Hp胃炎实际上是一种传染病 Hp可以在人-人之间传播。感染者和可能包括被污染水源是最主要的传染源。口-口和粪-口是其主要传播途径,以口-口传播为主。前者主要通过唾液在母亲至儿童和夫妻之间传播,后者主要通过感染者粪便污染水源传播。儿童和成人均为易感人群。感染性疾病分为传染性和非传染性,因此Hp胃炎定义为传染病更为确切(infectious disease既可译为“感染性疾病”,也可译为“传染病”)。 4.世界卫生组织(WHO)ICD中的胃炎分类应调整 Hp感染是慢性胃炎最主要的病因。WHO的ICD-10版(1989年制订)胃炎和十二指肠炎(K29)分类中未提及Hp,这一版本显然已经过时。ICD-11版目前仍处于草拟阶段。Hp胃炎京都全球共识(简称“京都全球共识”)提议,根据病因进行胃炎分类,将Hp诱发的胃炎(Hp-induced gastritis)置于感染性胃炎头条。毫无疑问,这样的分类更为客观、合理。 二、Hp感染与消化不良 消化不良(dyspepsia)主要指上腹部疼痛或不适,后者包括餐后饱胀、早饱、上腹烧灼感、上腹胀气、嗳气、恶心和呕吐,是一组临床上很常见的症候群,人群中约10%~20%的个体存在消化不良,我国因消化不良就诊的患者占普通内科门诊就诊者的10%,占消化科门诊就诊者的50%。为此,消化不良的处理耗费了大量医疗资源,合理的处理对于节约医疗资源具有重要作用。消化不良经相关检查后,可分为器质性和功能性两类,后一类消化不良占大多数。传统的消化不良原因归类中,一般不将慢性胃炎(包括Hp相关慢性活动性胃炎)作为器质性消化不良的原因,因为多数慢性胃炎患者无症状,有症状者其症状与慢性胃炎严重程度的相关度亦较低。 1.Hp胃炎是部分消化不良患者症状的原因 Hp胃炎可以在部分患者中产生消化不良症状,这一结论的证据来自三方面:①志愿者研究:曾有3名志愿者吞服Hp,证实可以诱发胃炎和消化不良症状。②根除治疗对消化不良症状的影响:不少安慰剂对照研究发现,根除Hp对Hp胃炎患者消化不良症状的疗效较安慰剂高约10%,部分患者症状可获得长期缓解。需要指出的是,在消化不良处理的各种策略中,目前有安慰剂对照大样本研究证实疗效的仅仅是根除Hp和质子栗抑制剂(PPI)治疗。③相关机制研究:Hp胃炎患者存在胃肠激素(胃泌素、ghrelin)水平改变,影响胃酸分泌;炎症可导致胃十二指肠高敏感和运动功能改变。这些改变可以解释消化不良症状的产生。 可以类比的是,感染可诱发肠易激综合征,即感染后肠易激综合征(post-infectious irritable bowel syndrome)和感染可诱发消化不良,即感染后消化不 良(post-infectious dyspepsia),两者均已成为共识,Hp胃炎可导致消化不良也应该成为共识。为什么不是所有Hp胃炎患者均产生消化不良症状呢?这一情况类似于Hp感染诱发的消化性溃疡,感染者中也仅有15%~20%的个体发生溃疡。这是由于Hp胃炎患者产生消化不良症状或消化性溃疡,除Hp感染外,尚需其他因素(遗传因素、环境因素、精神/心理因素等)参与。 2.Hp相关消化不良是一种独特实体(distinct entity) Hp胃炎伴消化不良症状患者根除Hp后基于症状变化情况可分为3类:①消化不良症状得到长期缓解;②症状无改善;③症状短时间改善后又复发。目前认为第一类患者属于Hp相关消化不良(Hp-associated dyspepsia),这部分患者的Hp胃炎可以解释其消化不良症状,因此不应再属于罗马III标准定义(无可以解释症状的器质性、系统性和代谢性疾病)的功能性消化不良。后两类患者虽然有Hp感染,但根除后症状无改善或仅有短时间改善(后者不排除根除方案中PPI的作用),因此仍可视为功能性消化不良。所以,Hp相关消化不良是一种独特的疾病实体,即与根除Hp后症状无改善或仅短时间改善的患者不同,应归于器质性消化不良范畴,这一归类方法不同于传统归类方法,显得更为科学、客观。 3.根除Hp应作为消化不良处理的一线治疗 早在2005年,美国胃肠病学会关于消化不良处理方案的全面评估报告中就指出:总体而言,在功能性消化不良治疗中已确立疗效(与安慰剂治疗相比)的方案仅仅是根除Hp和PPI治疗;对于Hp阳性患者,根除治疗是最经济有效的方法,因为一次治疗可获得长期效果。“京都全球共识”仅仅是重申了根除Hp对消化不良症状的疗效高于安慰剂这一事实和推荐其作为一线治疗的观点。事实上,不仅美国,欧洲、亚洲以及一些已制订相关指南的国家均强烈推荐根除Hp作为消化不良的一线治疗,有高级别证据支持。“一线治疗”体现在:①未经调查消化不良(uninvestigated dyspepsia)的处理采用Hp“检测和治疗”策略(test & treat strategy);②因消化不良症状行内镜检查,诊断为慢性胃炎(即明确为功能性消化不良)者检测Hp,阳性者首先行根除治疗,根除后仍有症状者再采取相应治疗。 根除Hp作为消化不良处理的一线治疗不仅疗效相对较高,而且可以预防消化性溃疡和胃癌,减少传染源。我国“Hp感染处理共识”(2007、2012年)和“慢性胃炎共识意见”(2006、2012年)中均推荐对Hp阳性慢性胃炎伴消化不良(相当于Hp阳性的功能性消化不良)者行根除治疗。鉴于我国内镜检查普及率高、检查费用低且上消化道肿瘤发病率高,未推荐“检测和治疗”策略。我国“消化不良诊治指南”(2007年)处理流程图中未提及Hp,显然不妥。我国学者撰文“重视根除Hp处理在消化不良处理中的应用”,详细阐述了根除Hp应作为消化不良处理的一线治疗的观点,惜未引起国内学者重视(极少被引用;不少消化科医师在消化不良患者的处理中不检测Hp)。 综上所述,推荐根除Hp作为消化不良处理一线治疗的理由充分,而且显而易见:疗效确实(安慰剂对照研究证实),一次治疗可获得长期效果。当然实施这一策略时也需要注意个体化,在高龄、伴存严重疾病等患者中,根除Hp不适合作为一线治疗。 三、胃炎的诊断评估 Hp胃炎的发展与胃炎、萎缩和肠化生分布部位及其严重程度密切相关。胃体为主的萎缩性胃炎,尤其是程度严重时,胃癌发生风险显著增加;而胃窦为主的胃炎患者中十二指肠溃疡的风险增加。ICD中的胃炎分类仅是粗略分类,需要细化。 1.基于悉尼分类评估 胃炎分类的悉尼系统(Sydney System)(1991年)将慢性胃炎分为全胃炎、胃窦炎和胃体炎。事实上,多数胃炎并不仅局限于胃窦或胃体,因此,此后全胃炎衍生出胃窦为主胃炎(antrum-predomi-nant gastritis)和胃体为主胃炎(corpus-predominant gastritis)。胃炎分类的新悉尼系统(Updated Sydney System)(1994年)强调了胃黏膜活检部位和活检块数(胃窦大、小弯各1块,胃角1块,胃体大、小弯各1块),对炎症、活动性、萎缩、化生和Hp感染的严重程度分级(0、1、2、3)提出了直观模拟评分(visual analogue scales),便于评估,减少了观察者之间的评分差异。我国“慢性胃炎共识意见”(2006、2012年)采纳了这些国际分类精要。 慢性胃炎分类中,国内慢性胃炎共识意见将糜烂与胃炎分开描述,糜烂在Hp胃炎中的意义尚不确。 2.胃黏膜萎缩程度和范围评估 胃黏膜萎缩分为单纯性萎缩和化生性萎缩,即肠化生也属于萎缩。 (1)内镜观察:常规内镜下观察无法准确诊断胃黏膜萎缩和化生,必须进行组织活检,并依据悉尼分类标准对胃黏膜行组织形态学评估。然而,影像增强内镜检查(image-enhanced endoscopy)在诊断胃黏膜萎缩/肠化生方面具有较高的准确性和可重复性。影像增强内镜包括色素内镜、高分辨率放大内镜和结合放大技术的影像增强内镜。如用影像增强内镜检查指导黏膜活检,可进一步提高萎缩黏膜和肠化生检查的准确率。但目前除日本外,尚未普遍开展这类检查。 (2)OLGA和OLGIM胃癌风险分期方法:0LGA(operative link for gastritis assessment,意译为“可操作的与胃癌风险联系的胃炎评估”)和0LGIM(operative link for gastric intestinal metaplasia assessment,意译为“可操作的与胃癌风险联系的肠化生评估”)是由慢性胃炎分类新悉尼系统发展而来的胃癌风险分期方法。按照慢性胃炎新悉尼系统要求活检,每块活检标本观察10个腺体,根据观察腺体中的萎缩(OLGA)或肠化生(OLGIM)腺体个数,计算萎缩(包括肠化生)或肠化生区域(仅肠化生)。OLGA或OLGIM分期III或IV者,属于胃癌高风险患者。OLGIM评估的重复性和与胃癌发生风险的关联性优于OLGA(萎缩判定有主观性,肠化生易于识别)。这是目前评估胃黏膜萎缩/肠化生准确性相对较高的方法。 (3)非侵入性ABC法:这是一种非侵入性筛查方法,通过测定血Hp抗体和血胃蛋白酶原(PG)I、PG II水平将受检者分成A、B、C、D四组。血PG I和PG I/II水平降低的异常改变提示存在胃黏膜萎缩。分组方法和各组胃癌发生风险见表1。如果能以经过当地验证的临界值(cut-off value)作为标准,可以发现胃癌发生风险增加的个体,主要用于筛查。 表1 四、Hp胃炎的处理 1.Hp感染者应给予根除治疗,除非有抗衡方面考虑 上文已述,Hp感染几乎均会发生慢性活动性胃炎,即Hp胃炎;Hp胃炎是一种感染性疾病,更确切地说是一种传染病。虽然多数Hp胃炎患者既无消化不良症状,最终也不发生消化性溃疡、胃癌、胃MALT淋巴瘤等严重疾病,但究竟谁最终会在Hp胃炎的基础上发生严重疾病难以预测,这种情况类似于无症状的结核或梅毒感染。而且早期胃癌症状隐匿,发现时多已属中、晚期,预后不良。根除Hp可有效预防和治疗Hp相关消化不良、消化性溃疡,在较大程度上预防胃癌发生。此外,Hp感染始终具有传染性,根除Hp可减少传染源。30余年来全球范围内大量患者的根除治疗结果证明,根除Hp后的负面影响(可能会增加胃食管反流病、肥胖、哮喘等疾病发病率以及造成人体菌群紊乱等,但这些尚有争议)远远低于上述正面作用。为此,Hp感染者应给予根除治疗,除非有抗衡方面考虑。抗衡因素包括患者伴存疾病、社区中高再感染率、卫生资源优先度安排等。 2.根除Hp可降低胃癌发生风险 根除Hp预防胃癌的对照研究和meta分析结果显示,根除Hp可降低胃癌发生风险,风险降低程度取决于根除治疗时的胃黏膜萎缩严重程度和范围。根除治疗时未发生胃黏膜萎缩者,根除Hp后几乎可以完全预防肠型胃癌的发生;对已有胃黏膜萎缩者则预防效果降低或显著降低。无症状个体在胃黏膜仍处于非萎缩阶段时根除Hp获益最大,因为此阶段根除治疗可有效预防Hp相关消化不良、消化性溃疡和胃癌。随访研究显示,根除Hp后胃黏膜炎症消退,萎缩/肠化生发展可以停止或减缓;部分萎缩可以逆转,但肠化生不能逆转。也就是说,根除Hp作为降低胃癌发生风险的一级预防措施并不能消除已有胃黏膜萎缩/肠化生者的胃癌发生风险,这些患者需要进行二级预防,即随访和处理。 3.根除Hp方案应根据各地不同情况选择 随着Hp耐药率的上升,标准三联疗法的根除率已显著下降。不同国家或地区的Hp耐药率、药物可获得性、经济条件等存在差异,因此根除方案的选择应根据各地不同情况,基于药敏试验结果治疗和经验治疗是抗感染治疗的两种基本策略。定期监测人群抗菌药物耐药率,可为经验治疗抗菌药物的选择提供依据;是否实施基于药敏试验结果的个体化治疗,很大程度上取决于经验治疗的成功率。目前推荐的经验性铋剂四联方案和在无铋剂条件下推荐的非铋剂四联方案(尤其是伴同疗法)仍可在很大程度上克服克拉霉素、甲硝唑和左氧氟沙星耐药;而阿莫西林、四环素、呋喃唑酮耐药率仍极低,应用前不需要行药敏试验。Maastricht IV共识和我国最新共识均推荐在二次治疗失败后进行药敏试验,但实际作用可能有限。 4.Hp是否根除成功需要评估 鉴于Hp根除率在下降中且未根除者仍存在严重疾病发生风险,推荐所有患者均应在根除治疗后进行复查。复查最好采用非侵入方法,包括尿素呼气试验和粪便Hp抗原试验,常用前者。Hp根除治疗后复查收集的资料也可用于根除方案疗效评估。 5.胃癌高风险患者根除Hp后仍需随访 根除Hp时已有胃黏膜萎缩/肠化生,尤其是程度较重、范围较广的患者,根除Hp后仍属胃癌高风险患者,需要定期内镜检查随访。这些患者包括胃癌风险评估指标OLGA III或IV期,或PG≤70ng/mL和PG I:PG II≤3(参见上文“胃黏膜萎缩程度和范围评估”)。此外,早期胃癌内镜下切除术后或有异型增生(上皮内瘤变)者亦需密切随访。ABC法与0LGA法结合筛查和随访的相关流程见图3。 图3 6.搜寻(search)和筛查(screen)Hp胃炎何时合适? 搜寻可能仅指发现Hp胃炎患者,筛查包含了发现胃癌高风险患者。搜寻和筛查Hp胃炎的合适时间为萎缩和肠化生发生前,人群中Hp胃炎患者发生胃黏膜萎缩/肠化生的年龄需要通过流行病学调查确定。Hp感染多数发生在儿童时期,12岁以后较少发生感染,多数感染通过家庭内传播。日本是世界上胃癌发病率最高的国家,流行病学调查显示,Hp感染者20岁以后就有部分患者发生萎缩/肠化生。因此他们提出,出于预防胃癌目的,合适的搜寻Hp胃炎年龄为12~20岁。我国胃癌发病率存在显著的地区差异,Hp感染率总体上仍很高,感染后发生胃黏膜萎缩/肠化生的年龄尚不清楚,根除后再感染率也可能较高,因此合适的搜寻和筛查Hp胃炎年龄有待确定。
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科3728人已读 - 学术前沿 发现一例早癌,挽救一个家庭
2016年刚刚开始就发现5例早癌(3例胃,两例肠),并在内镜下完整切除,切除标本病理回报横向、纵向切缘干净,肿瘤完整切除,均为粘膜内癌。 对于粘膜内癌,内镜下是可以完整切除,达到治愈的效果。在这里我呼吁我们内镜医生,千万别再追求做镜子速度快、数量多,我们应该把重点放在如何发现消化道早癌,如何治疗消化道早癌,当你发现并治愈一例早癌,你就挽救了一个家庭,这才是我们的追求!
 黄应龙 主任医师 内蒙古医科大学附属医院 消化内科2240人已读
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科2240人已读 - 学术前沿 消化道早癌的内镜诊断与治疗
消化道癌在我们国家的发病率逐年升高,我们每个人每当谈及食管癌、胃癌、结肠癌时,都惊恐万分,担心这些肿瘤会光顾自己身上。这些肿瘤可以治愈吗? 就目前来说,治愈的关键是早发现,早治疗。而内镜是目前诊断消化道早癌的主要工具。通过内镜发现消化道早期肿瘤或癌前病变,并通过病变部位的血管及腺管结构改变判断病变的边界及浸润深度,对于在粘膜下层浅层或粘膜内肿瘤可以在内镜下完整切除。但最关键的事是患者的意识,参加内镜对早癌的筛查,做到早发现早治疗。 本文系黄应龙医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载
黄应龙 主任医师 内蒙古医科大学附属医院 消化内科2753人已读





